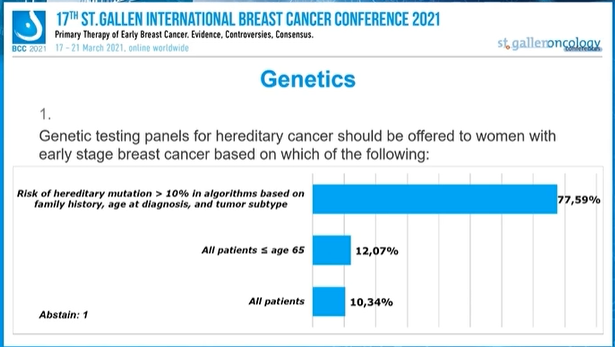
应根据以下哪些条件为有癌症家族史的早期乳腺癌女性提供基因检测?
77.59%的专家选择“遗传突变风险>10%,其突变风险根据家族史,诊断年龄和肿瘤亚型综合评判”,12.07%的专家选择“所有年龄≤65岁的患者”,10.34%的专家选择“所有患者”,1人弃权。
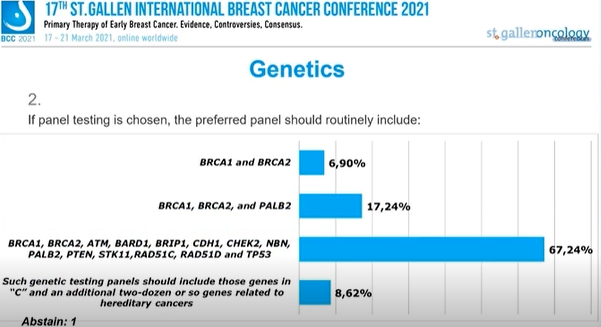
6.9%的专家选择“BRCA1和BRCA2”,17.24%的专家选择“BRCA1,BRCA2和PALB2 3”,67.24%的专家选择“BRCA1,BRCA2,ATM,BARD1,BRIP1,CDH1,CHEK2,NBN,PALB2,PTEN, STK11,RAD51C,RAD51D和TP53”;8.62%的专家认为首选的基因检测应该包括BRCA1,BRCA2,ATM,BARD1,BRIP1,CDH1,CHEK2,NBN,PALB2,PTEN, STK11,RAD51C,RAD51D和TP53中的基因,以及另外20多个与遗传性癌症有关的基因,1人弃权。
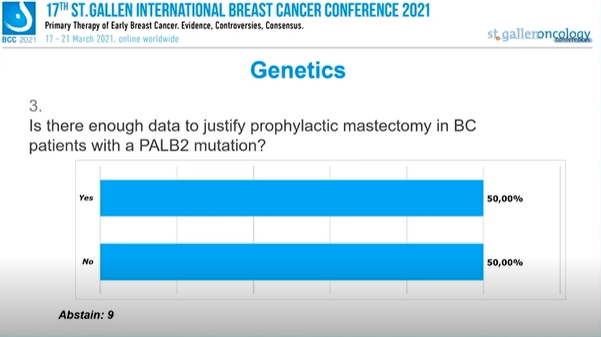
是否有足够的数据证明PALB2突变的乳腺癌患者预防性乳房切除术的合理性?
9人弃权,50%专家选择“是”,50%专家选择“否”。
如果OlympiA奥拉帕利辅助治疗研究的数据具有临床说服力,那么应根据以下哪种情况为早期乳腺癌患者提供遗传性癌症的基因检测?
20%的专家选择“遗传突变风险>10%,其突变风险根据家族史,诊断年龄和肿瘤亚型综合评判”。10.91%的专家选择“所有年龄≤65岁的患者”,56.36%的专家选择“有可能辅助奥拉帕利获益的患者”,12.73%的专家选择“所有患者”,4人弃权。

您正在为一名健康的女性提供咨询,该女性已经接受了基因测试报告,该报告显示了已知遗传性癌症基因中的有害突变。她问您关于持续预防或监测的最佳策略的建议。基于以下的基因/年龄考虑,您会推荐什么作为最佳管理?
若高外显率(OR>3)BRCA1,BRCA2,PALB2,年龄40岁,84.62%的专家选择“预防性乳房切除”,3.85%的专家选择“常规乳房监测”,7.69%的专家选择“包括MRI在内的乳房监测”,3.85%的专家选择“TAM/AI+监测(如果为绝经后患者)”,6人弃权。

若高外显率(OR>3)BRCA1,BRCA2,PALB2,年龄60岁,46%的专家选择“预防性乳房切除”,8%的专家选择“常规乳房监测”,32%的专家选择“包括MRI在内的乳房监测”,14%的专家选择“TAM/AI+监测(如果为绝经后患者)”,9人弃权。

中外显率(OR 2~3)BRCA1,CHECK2,CDH1,TP53,年龄40岁,13.46%的专家选择“预防性乳房切除”,5.77%的专家选择“常规乳房监测”,67.31%的专家选择“包括MRI在内的乳房监测”,13.46%的专家选择“TAM/AI+监测(如果为绝经后患者)”,6人弃权。

中外显率(OR 2~3)BRCA1,CHECK2,CDH1,TP53,年龄60岁,3.85%的专家选择“预防性乳房切除”,34.62%的专家选择“常规乳房监测”,42.31%的专家选择“包括MRI在内的乳房监测”,19.23%的专家选择“TAM/AI+监测(如果为绝经后患者)”,7人弃权。
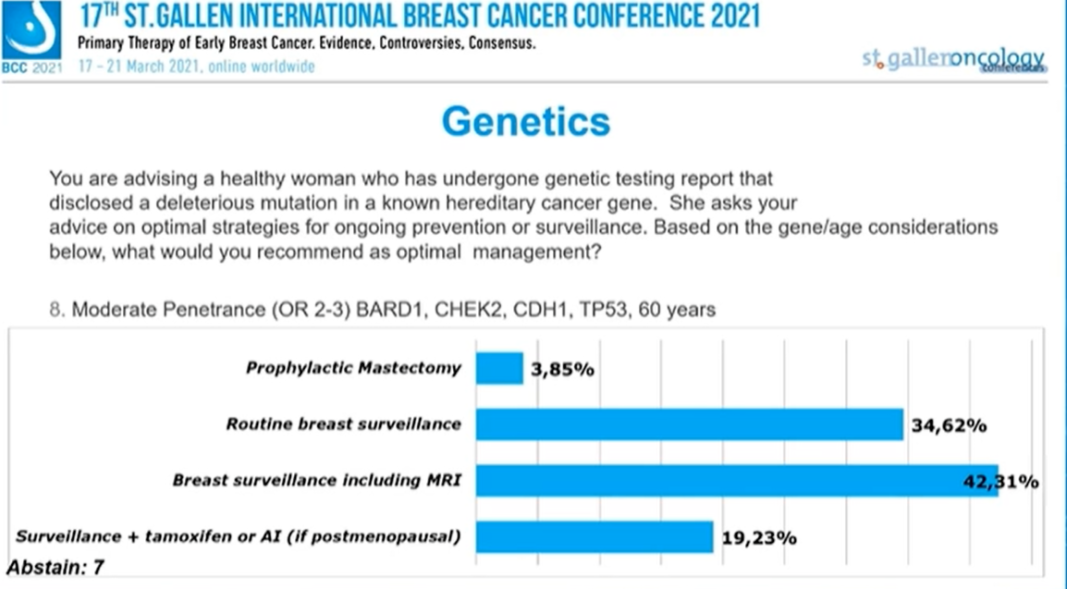
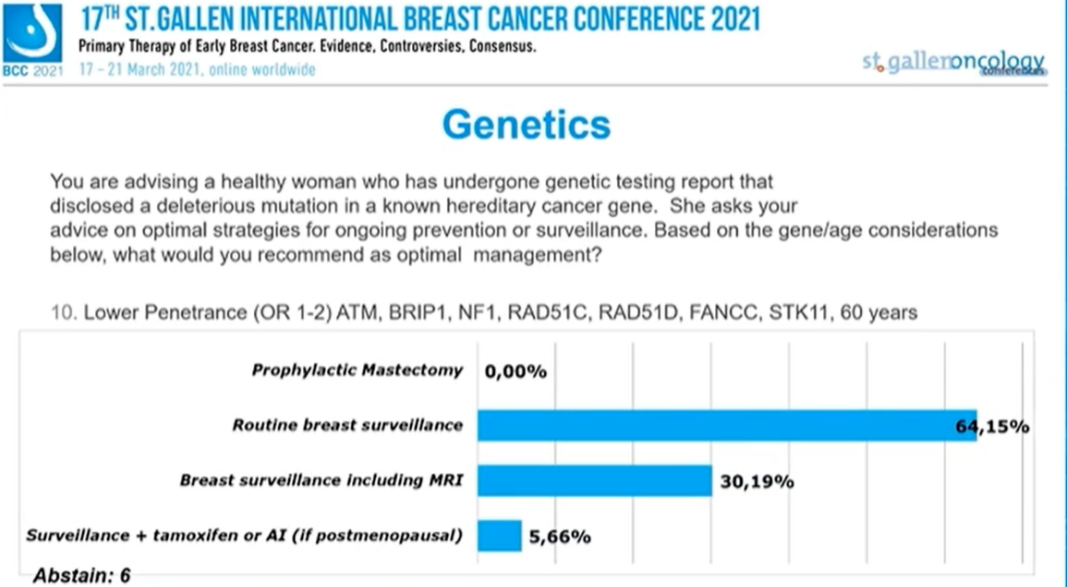
低外显率(OR 1~2)ATM,BRIP1,RAD51C,NF1,RAD51C,RAD51D,FANCC,STK11,年龄40岁,没有专家选择“预防性乳房切除”,40.38%的专家选择“常规乳房监测”,50%的专家选择“包括MRI在内的乳房监测”,9.62%的专家选择“TAM/AI+监测(如果为绝经后患者)”,6人弃权。

低外显率(OR 1~2)ATM,BRIP1,RAD51C,NF1,RAD51C,RAD51D,FANCC,STK11,年龄60岁,没有专家选择“预防性乳房切除”,64.15%的专家选择“常规乳房监测”,30.19%的专家选择“包括MRI在内的乳房监测”,5.66%的专家选择“TAM/AI+监测(如果为绝经后患者)”,6人弃权。
Ki67检测在早期乳腺癌中仍然很常见。最近有国际工作组在ER+/HER2- T1-2N0-1的乳腺癌患者中推荐了这样的检测方案:预期Ki67≤5%的肿瘤不需要化疗,而Ki67≥30%的肿瘤需要化疗,你同意吗?
62.07%的专家同意,37.93%的专家不同意,1人弃权,

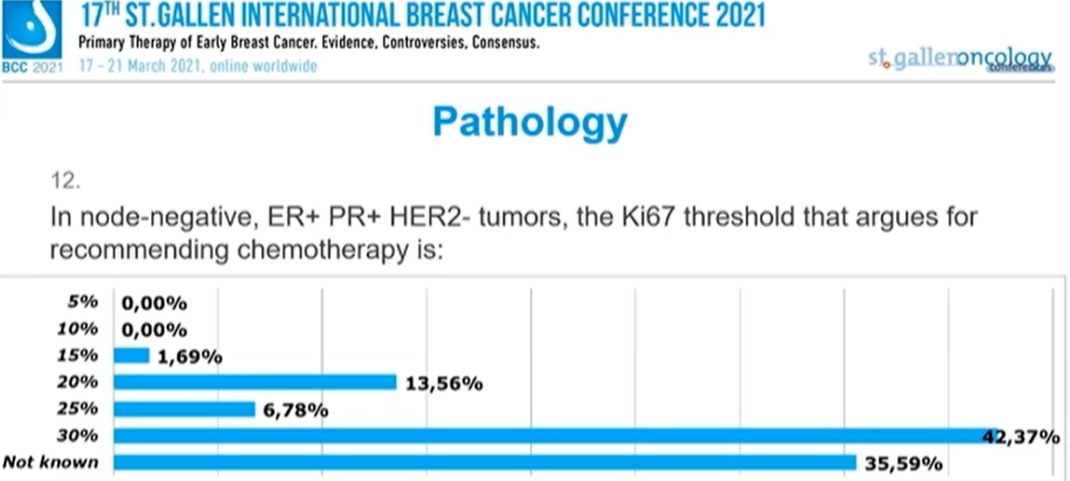
在淋巴结阴性、ER+PR+ HER2-乳腺癌患者中,Ki67阈值为多少是推荐化疗的依据?
1.69%的专家选择“15%”,13.56%的专家选择的“20%”,6.78%的专家选择“25%”,42.37%的专家选择30%,35.59%的专家选择“不知道”。
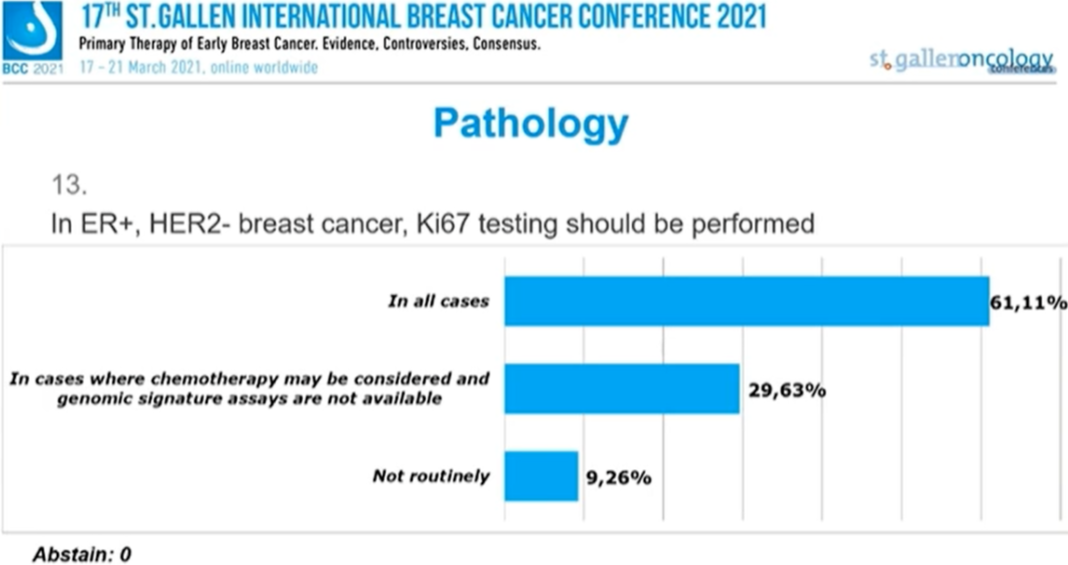
对于ER+、HER2 -乳腺癌,哪些患者应进行Ki67检测?
61.11%的专家选择“所有患者”,29.63%的专家选择“考虑化疗但基因组特征不可用”,9.26%的专家选择“不进行常规检测”。
Ki67是否应该定期测量(在用药期间或用药后)来评估新辅助内分泌治疗的疗效?
67.86%的专家选择“是”,32.14%的专家选择“否”,3人弃权。

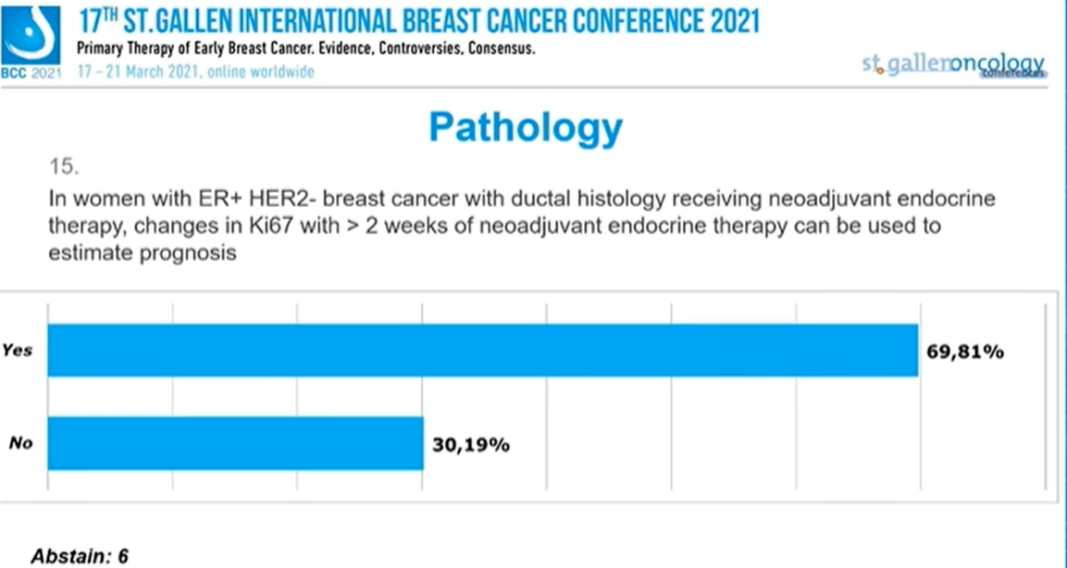
接受新辅助内分泌治疗的ER+HER2-乳腺导管癌患者中,Ki67在新辅助内分泌治疗2周后的变化可用于评估预后吗?
69.81%的专家选择“是”,30.19%的专家选择“否”,6人弃权。
患者为ER+/HER2-乳腺癌,大小约为1至3厘米,整体健康状况良好,是化疗的潜在候选者。在哪些临床场景中,你会使用乳腺癌多基因特征来定义化疗需求?
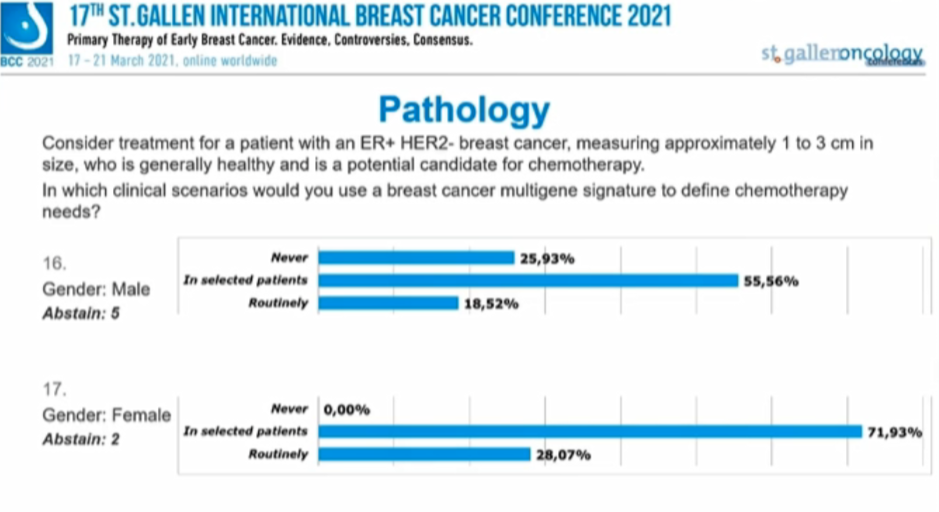
对于男性患者,25.93%的专家“从不考虑”多基因检测,55.56%的专家会“选择性”进行多基因检测,18.52%的专家会“常规”进行多基因检测。
对于女性患者,基本上所有专家都会选择多基因检测(2人弃权),其中71.93%为“选择性”,28.07%为“常规”进行多基因检测。
对于绝经前患者,“从不考虑”、“选择性”、“常规”选择多基因检测的专家比例分别为10.34%、67.24%、22.41%。
对于绝经前患者,“从不考虑”、“选择性”、“常规”选择多基因检测的专家比例分别为3.45%、63.79%、32.76%。

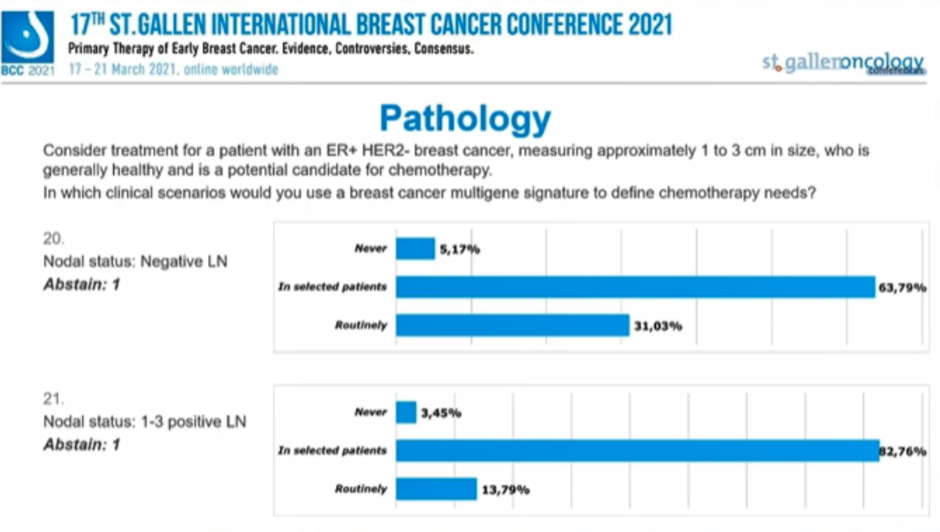
对于腋窝淋巴结阴性患者,“从不考虑”、“选择性”、“常规”选择多基因检测的专家比例分别为5.17%、63.79%、31.03%。
对于腋窝淋巴结1-3枚阳性患者,“从不考虑”、“选择性”、“常规”选择多基因检测的专家比例分别为3.45%、82.76%、13.79%。
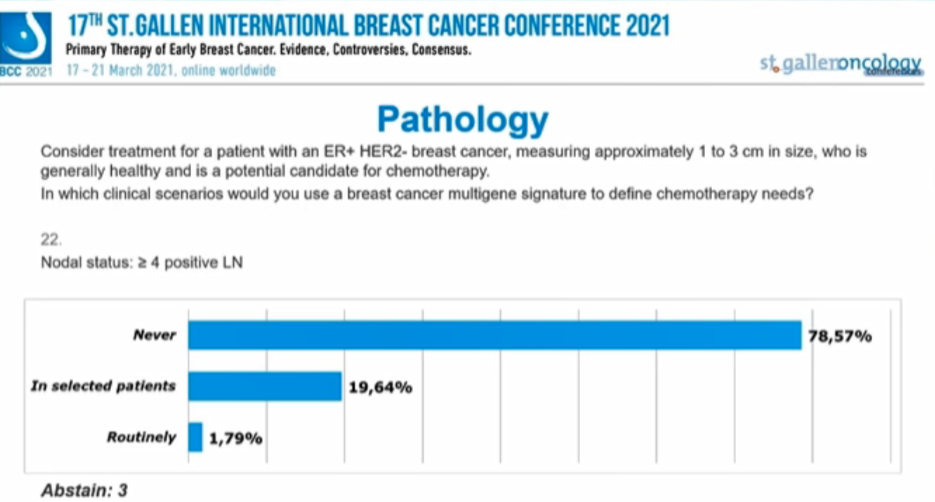
对于腋窝淋巴结≥4枚阳性患者,“从不考虑”、“选择性”、“常规”选择多基因检测的专家比例分别为78.57%、19.64%、1.79%。
对于分级低/1级/良好的患者,“从不考虑”、“选择性”、“常规”选择多基因检测的专家比例分别为33.33%、59.65%、7.02%。
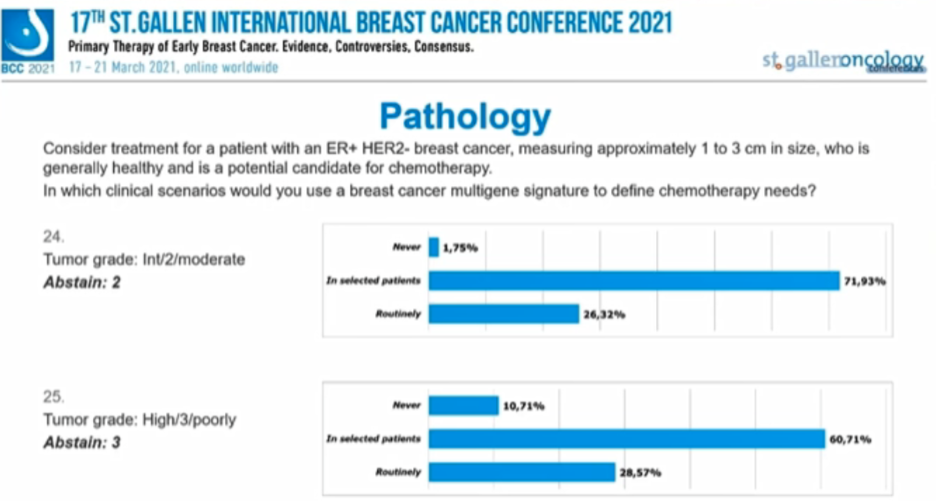
对于分级中/2级/中等的患者,“从不考虑”、“选择性”、“常规”选择多基因检测的专家比例分别为1.75%、71.93%、26.32%。
对于分级高/3级/差的患者,“从不考虑”、“选择性”、“常规”选择多基因检测的专家比例分别为10.71%、60.71%、28.57%。

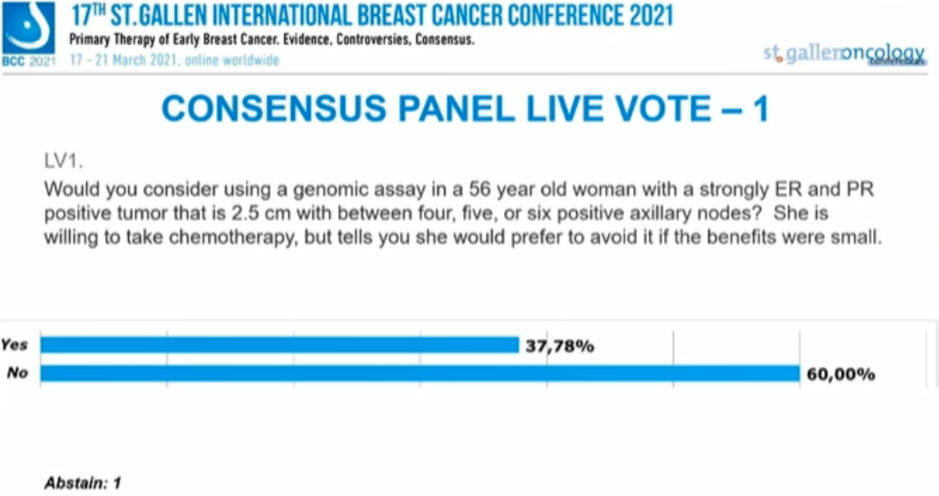
患者56岁女性,ER/PR强阳性,肿瘤2.5cm,腋窝4、5、6枚淋巴结阳性,你会考虑使用基因组分析吗?患者能够接受化疗,但如果化疗获益不大她更愿意避免化疗。
37.78%的专家选择“是”,60%的专家选择“否”,1人弃权。
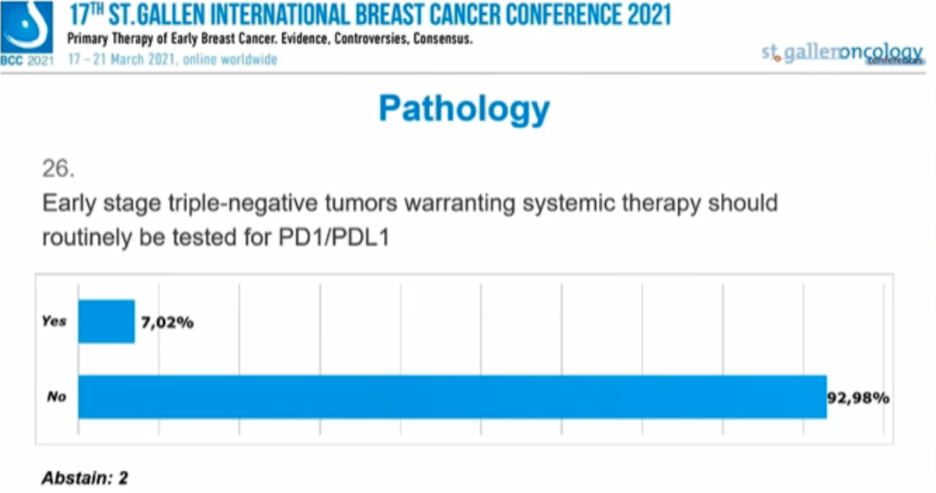
早期三阴性乳腺癌(TNBC)拟行系统治疗的患者应该常规检测PD1/PD-L1吗?
7.02%的专家选择“是”,92.98%的专家选择“否”,2人弃权。
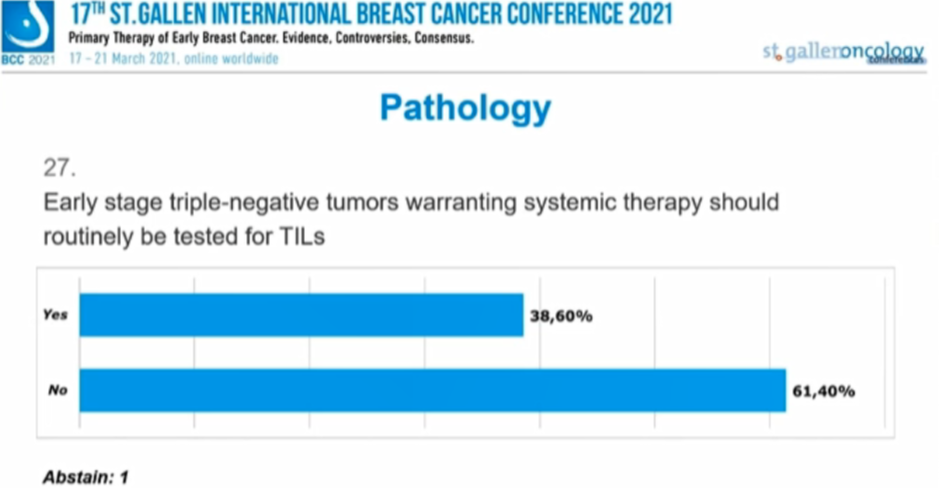
早期三阴性乳腺癌(TNBC)拟行系统治疗的患者应该常规检测TILs吗?
38.60%的专家选择“是”,61.40%的专家选择“否”,1人弃权。
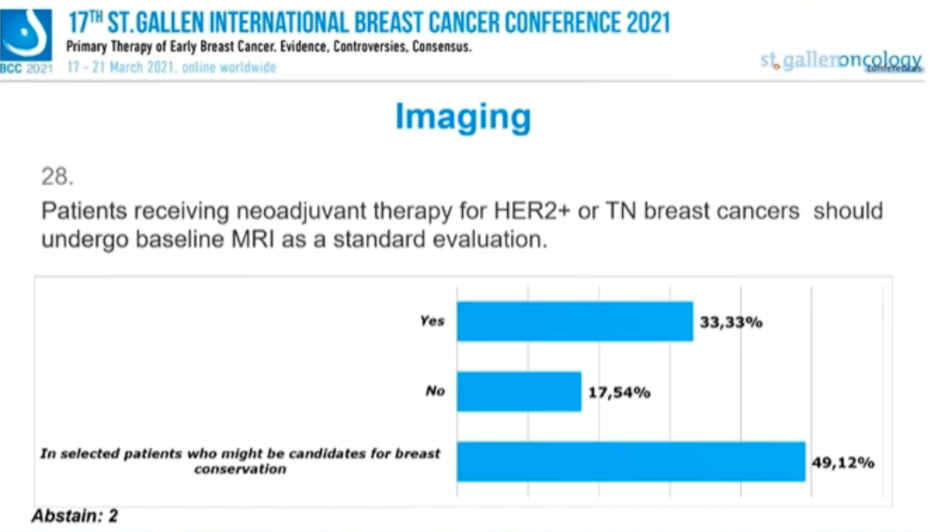
HER2+或TNBC乳腺癌新辅助治疗的患者应进行基线MRI检查作为标准评估吗?
33.33%的专家选择“是”,17.54%的专家选择“否”,49.12%的专家认为“可能作为保乳候选者的患者”可以在基线检查MRI,2人弃权。
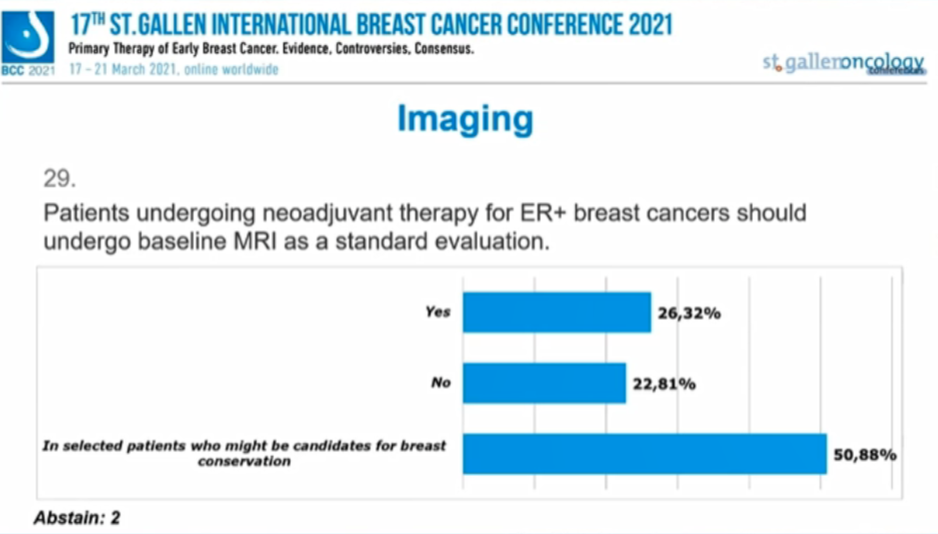
ER+乳腺癌乳腺癌新辅助治疗的患者应进行基线MRI检查作为标准评估吗?
26.32%的专家选择“是”,22.81%的专家选择“否”,50.88%的专家认为“可能作为保乳候选者的患者”可以在基线检查MRI,2人弃权。
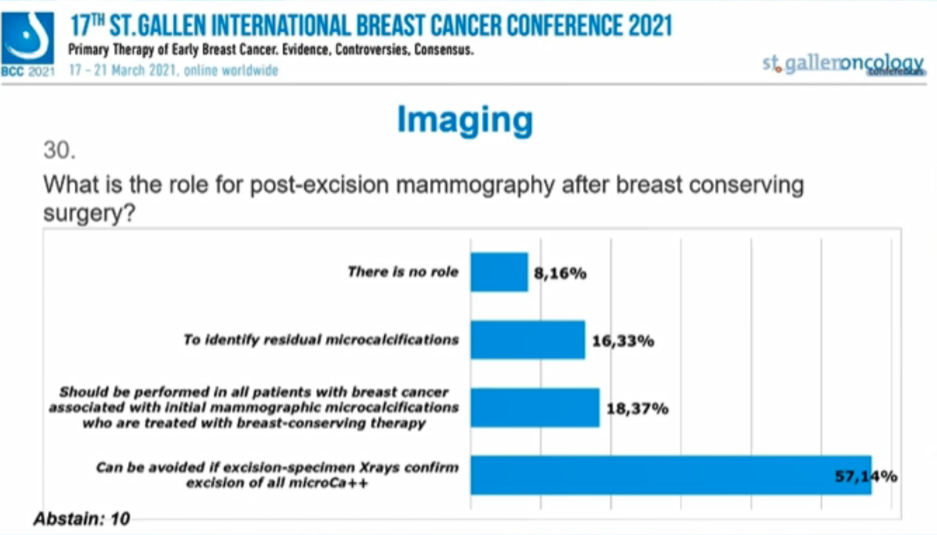
8.16%的专家认为“没有作用”,16.33%的专家认为可以“确定残存微钙化灶”,18.37%的专家认为“应该在所有与初始乳腺微钙化相关的保乳手术患者中进行”,57.14%的专家认为“如果切除标本X光检查证实切除了所有微钙化则可以避免”,另有10人放弃。





 京公网安备 11010502033352号
京公网安备 11010502033352号